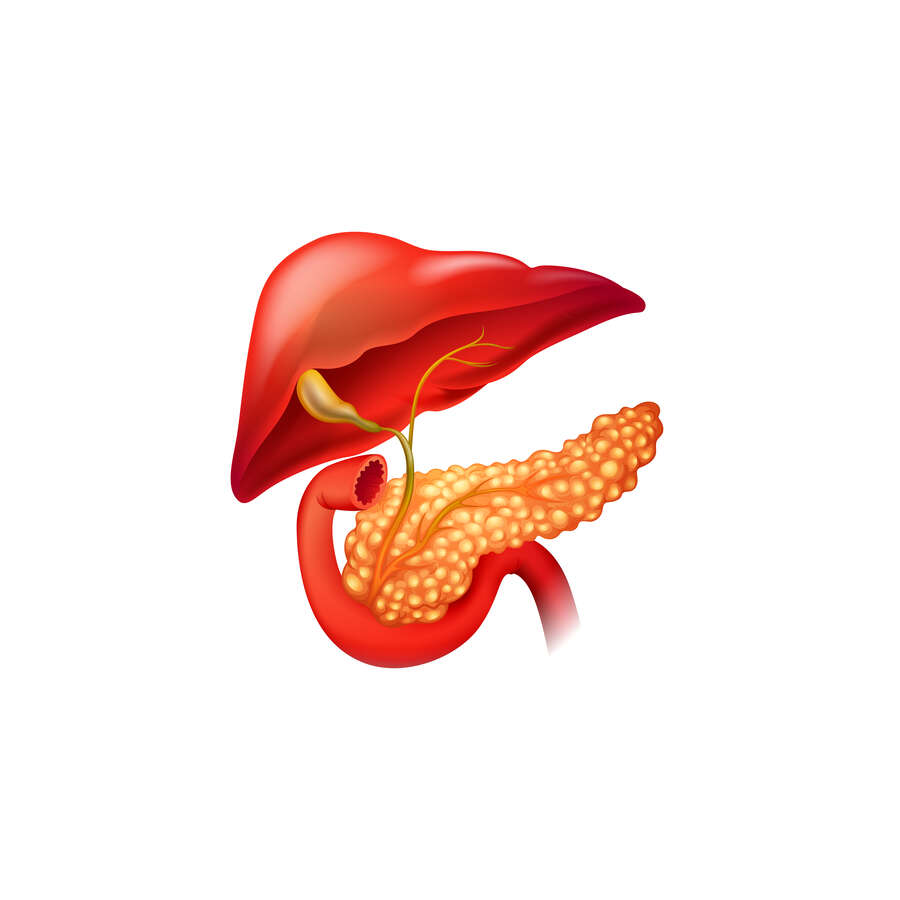
La pancréatite, une inflammation du pancréas, se manifeste de manière aiguë ou chronique, impactant significativement la digestion et la régulation de la glycémie. Face à une prévalence croissante, comprendre cette condition devient impératif. Cet article vise à explorer en profondeur la pancréatite, en abordant ses causes, symptômes, et stratégies de gestion, offrant un guide informatif pour les patients, les aidants, et toute personne cherchant à s’informer. À travers les sections suivantes, nous plongerons dans les divers aspects de la pancréatite, fournissant des informations et ressources clés à chaque étape.
Comprendre la Pancréatite
La pancréatite, bien que complexe, est souvent déclenchée par des facteurs communs tels que la consommation excessive d’alcool et la présence de calculs biliaires. D’autres facteurs de risque, tels que les antécédents familiaux de la maladie, le tabagisme, et certains troubles métaboliques, peuvent également jouer un rôle crucial dans le développement de cette condition inflammatoire du pancréas.
Quelles sont les symptômes de la pancréatite ?
Les symptômes de la pancréatite, notamment la douleur abdominale, les nausées, et la fièvre, bien que parfois discrets, sont des indicateurs vitaux de l’état du pancréas. Le diagnostic de la pancréatite implique une série de tests, y compris des analyses sanguines et des techniques d’imagerie médicale, qui aident les professionnels de la santé à identifier et à gérer efficacement la maladie.
Différence entre pancréatite aiguë et pancréatite chronique
Bien que les deux formes de pancréatite, aiguë et chronique, soient centrées sur l’inflammation du pancréas, elles présentent des caractéristiques et des défis distincts. La pancréatite aiguë, souvent soudaine et de courte durée, et la pancréatite chronique, persistante et à long terme, nécessitent des approches de gestion et de traitement spécifiques, que nous explorerons dans les sections suivantes de cet article.
Quelles sont les causes de la pancréatite ?
L’Alcool et la Nutrition : Des Facteurs Clés dans la Pancréatite
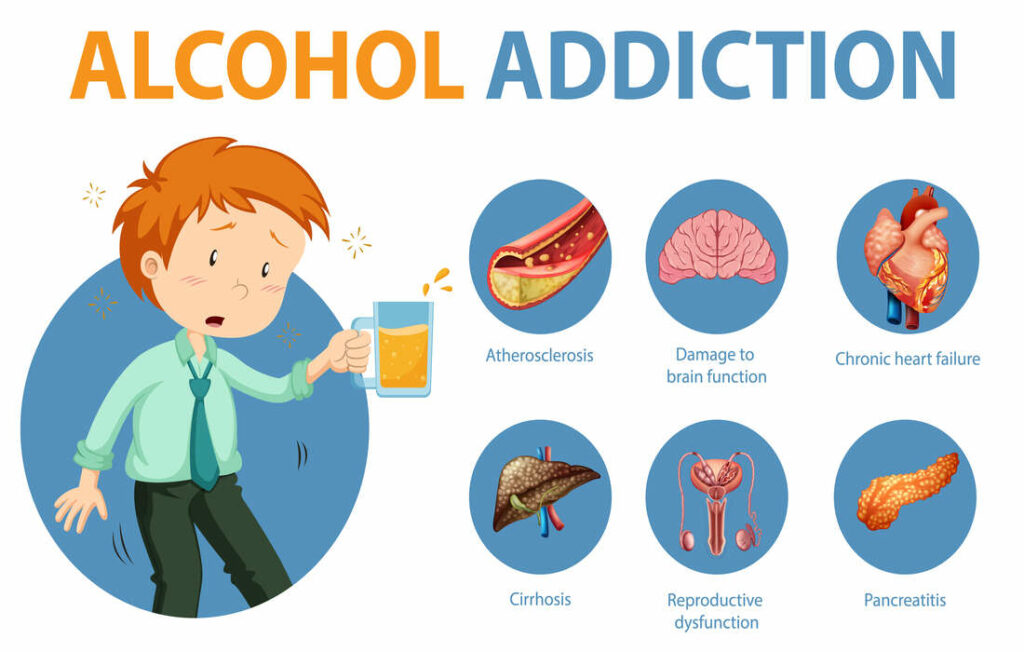
L’alcool, lorsqu’il est consommé en excès, est un coupable notoire dans le déclenchement de la pancréatite, provoquant une inflammation et, dans certains cas, des dommages durables au pancréas. Parallèlement, la nutrition joue un rôle vital dans la gestion et la prévention de la pancréatite. Les régimes riches en graisses et les habitudes alimentaires malsaines peuvent non seulement aggraver les symptômes existants mais aussi augmenter le risque de développer la maladie.
Quels autres facteurs déclencheurs ?
Les calculs biliaires, qui obstruent le canal pancréatique, sont également une cause fréquente de pancréatite, entraînant une inflammation lorsque les enzymes digestives sont activées prématurément dans le pancréas. D’autre part, certains médicaments et toxines ont été liés à la pancréatite, bien que ces cas soient généralement plus rares et moins bien compris.
Comprendre la Pancréatite Idiopathique
La pancréatite idiopathique, où la cause de l’inflammation reste inconnue, présente des défis uniques en termes de diagnostic et de gestion. Bien que les approches de traitement puissent être similaires à celles des autres formes de pancréatite, la gestion de la pancréatite idiopathique peut souvent impliquer une exploration plus approfondie et une surveillance continue pour prévenir les récidives et gérer les symptômes.
Comment traiter la pancréatite ?
Approches médicales et chirurgicales
La gestion de la pancréatite implique souvent une combinaison d’approches médicales et chirurgicales. Les traitements médicamenteux, notamment les analgésiques et les enzymes pancréatiques, jouent un rôle crucial dans la gestion des symptômes et la facilitation de la digestion. Dans certains cas, des interventions chirurgicales, telles que la cholangiopancréatographie rétrograde endoscopique (CPRE) ou la chirurgie pour enlever les calculs biliaires ou le pancréas lui-même, peuvent être nécessaires pour traiter la cause sous-jacente de la pancréatite.
Comment gérer la douleur ?
La douleur, un compagnon fréquent de la pancréatite, peut être gérée à travers diverses stratégies, y compris des méthodes non médicamenteuses telles que les changements alimentaires, la physiothérapie, et d’autres thérapies complémentaires. Les médicaments antidouleur, des analgésiques légers aux opioïdes, peuvent également être prescrits en fonction de la sévérité de la douleur et des besoins individuels du patient.
Récidives et suivi à long Terme
Un suivi médical régulier est essentiel pour les patients atteints de pancréatite, afin de surveiller l’évolution de la maladie et de prévenir les récidives. Les stratégies de prévention, y compris les modifications du style de vie, telles que l’abstention d’alcool et l’adoption d’un régime alimentaire sain, sont cruciales pour gérer la pancréatite à long terme et maintenir une qualité de vie optimale.
Quel est l’Impact de l’alimentation sur la pancréatite
Diète Recommandée pour la Pancréatite
L’alimentation joue un rôle pivot dans la gestion de la pancréatite, où une diète adaptée non seulement aide à minimiser les symptômes mais aussi à assurer une nutrition adéquate. Les aliments à faible teneur en graisses, riches en nutriments essentiels, tels que les fruits, les légumes, et les protéines maigres, sont souvent recommandés pour les personnes naviguant à travers la vie avec la pancréatite. L’importance de la nutrition ne peut être sous-estimée, surtout compte tenu du rôle du pancréas dans la digestion et l’absorption des nutriments.
Les aliments à éviter et pourquoi
Certains aliments, en particulier ceux qui sont riches en graisses et en sucre, peuvent exacerber les symptômes de la pancréatite et doivent donc être consommés avec prudence ou évités. Les aliments épicés, l’alcool, et les aliments riches en graisses, par exemple, peuvent augmenter la charge sur le pancréas et aggraver l’inflammation, rendant la gestion de la maladie plus complexe.
Aliments à éviter en cas de pancréatite :
- Aliments Gras : Fast-food, fritures, viandes grasses.
- Aliments Épicés : Piments, curry fort, plats épicés.
- Alcool : Bière, vin, spiritueux.
- Aliments Riches en Sucre : Bonbons, gâteaux, sodas.
- Produits Laitiers Entiers : Lait entier, crème, fromages gras.

Recettes pour la Pancréatite
Adopter une alimentation adaptée à la pancréatite ne signifie pas nécessairement sacrifier le goût ou la variété. À travers des plans de repas bien structurés et des recettes innovantes, il est possible de créer un régime alimentaire qui non seulement soutient la gestion de la pancréatite mais est également délicieux et satisfaisant. Des exemples de plans de repas et de recettes seront explorés, offrant des options pour une alimentation équilibrée et savoureuse tout en respectant les besoins diététiques spécifiques liés à la pancréatite.
Exemples de recettes :
Soupe de carottes et gingembre
Ingrédients :
- 4 carottes, pelées et coupées
- 1 oignon, haché
- 2 cuillères à soupe de gingembre frais, râpé
- 4 tasses de bouillon de légumes à faible teneur en sodium
- Sel et poivre au goût
- 1 cuillère à soupe d’huile d’olive
Instructions :
- Dans une grande casserole, faites revenir l’oignon dans l’huile d’olive jusqu’à ce qu’il soit tendre.
- Ajoutez les carottes et le gingembre, puis continuez à cuire pendant quelques minutes.
- Ajoutez le bouillon de légumes et portez à ébullition.
- Réduisez le feu et laissez mijoter jusqu’à ce que les carottes soient tendres.
- Utilisez un mixeur plongeant pour purée la soupe jusqu’à consistance lisse.
- Assaisonnez avec du sel et du poivre selon votre goût et servez chaud.
Riz aux Légumes et au Poulet
Ingrédients :
- 1 poitrine de poulet, cuite et coupée en dés
- 1 tasse de riz brun, cuit
- 1/2 courgette, coupée en dés
- 1/2 poivron rouge, coupé en dés
- 1 carotte, coupée en dés
- 1 cuillère à soupe d’huile d’olive
- Sel et poivre au goût
Instructions :
- Dans une poêle, chauffez l’huile d’olive à feu moyen.
- Ajoutez la courgette, le poivron rouge, et la carotte, puis faites sauter jusqu’à ce qu’ils soient tendres.
- Ajoutez le poulet cuit et continuez à faire sauter pendant quelques minutes supplémentaires.
- Incorporez le riz brun cuit et mélangez bien.
- Assaisonnez avec du sel et du poivre selon votre goût et servez chaud.
Ces recettes sont conçues pour être douces pour le système digestif tout en fournissant une nutrition adéquate. Assurez-vous de discuter avec votre professionnel de la santé ou un diététicien avant de faire des changements significatifs dans votre alimentation pour vous assurer qu’ils sont sûrs et appropriés pour votre situation spécifique. Si vous avez besoin de plus de recettes ou d’ajustements, n’hésitez pas à demander !
Comment vivre avec la pancréatite ?
Vivre avec la pancréatite implique souvent des adaptations significatives dans le mode de vie quotidien. Les changements alimentaires, la gestion régulière de la douleur, et la navigation à travers les défis émotionnels nécessitent un soutien solide et des ajustements continus. Le support social, qu’il provienne de la famille, des amis, ou de groupes de soutien spécialisés, devient un pilier dans la gestion quotidienne de la pancréatite, offrant un réseau sur lequel s’appuyer dans les moments difficiles.
Défis émotionnels et physiques
La pancréatite, avec son cortège de douleurs et de limitations, peut également apporter son lot de défis émotionnels, notamment le stress, l’anxiété, et parfois la dépression. Gérer ces aspects émotionnels est aussi crucial que de gérer la douleur physique et les symptômes. Des stratégies telles que la thérapie, le yoga, et d’autres formes de soulagement du stress peuvent être des outils précieux dans le parcours de gestion de la pancréatite.
Pancréatite et complications associées
La pancréatite, bien que principalement centrée sur l’inflammation du pancréas, peut entraîner une cascade de complications et de risques pour la santé. Les complications directes, telles que les pseudokystes pancréatiques, peuvent nécessiter une gestion et un traitement supplémentaires. De plus, les effets à long terme de la pancréatite, notamment l’impact sur les organes voisins et les systèmes corporels, nécessitent une surveillance et une gestion continues pour maintenir une qualité de vie optimale.
Lien entre la pancréatite et le diabète
La relation entre la pancréatite et le diabète est bien documentée, avec la pancréatite augmentant notablement le risque de développement du diabète. La gestion du diabète, en tant que complication de la pancréatite, implique une attention particulière à la glycémie, à l’alimentation, et à la médication, assurant que les deux conditions soient gérées de manière cohérente et efficace.
La pancréatite et son impact sur la santé digestive
La pancréatite peut également avoir un impact significatif sur le système digestif, affectant la capacité du corps à digérer et à absorber les nutriments. La gestion des problèmes digestifs associés à la pancréatite, tels que la malabsorption et les troubles gastro-intestinaux, peut impliquer des ajustements diététiques, des suppléments enzymatiques, et d’autres stratégies pour assurer une digestion optimale et une absorption adéquate des nutriments.
Conclusion
Naviguer à travers le défi de la pancréatite exige une compréhension approfondie, un soutien solide, et une gestion proactive de la santé. Les ressources disponibles, qu’elles soient médicales, communautaires, ou éducatives, offrent un pilier de soutien essentiel, guidant les individus à travers les complexités de la maladie. En conjuguant connaissances, soutien communautaire, et soins médicaux spécialisés, les personnes touchées peuvent gérer efficacement la pancréatite, tout en contribuant à élargir la compréhension et la sensibilisation autour de cette condition.
Notre service de gastroentérologie à La Hulpe est dédié à fournir des soins de qualité supérieure pour les individus faisant face à des troubles gastro-intestinaux, y compris la pancréatite. Prenez rendez-vous dès aujourd’hui pour entamer votre parcours vers le rétablissement. Contactez-nous au +32 (0)2 653.09.32 ou complétez notre formulaire de contact en ligne. Au Centre Médical de La Hulpe, votre bien-être est notre priorité.