La hernie discale est un trouble de la colonne vertébrale où un disque intervertébral, servant d’amortisseur entre les vertèbres, se déplace ou se rompt. Ce déplacement peut exercer une pression sur les nerfs environnants, causant douleur, faiblesse, ou engourdissement. Souvent localisée dans le bas du dos ou le cou, cette condition souligne l’importance de la santé vertébrale pour notre bien-être général.
Reconnaître les signes précoces, tels que la douleur irradiante ou persistante, est crucial pour une prise en charge efficace. La prévention et le traitement adéquats permettent de gérer les symptômes et de maintenir une qualité de vie. La prise de conscience et l’action précoce sont essentielles pour éviter les complications, soulignant l’importance de prêter attention à notre corps et de consulter un professionnel de santé face à des symptômes inhabituels.
Causes et facteurs de risque de la hernie discale
La hernie discale résulte souvent d’un processus graduel lié au vieillissement naturel de la colonne vertébrale. Avec le temps, les disques intervertébraux peuvent perdre de leur hydratation et de leur élasticité, les rendant plus susceptibles de se déchirer même sous un stress mineur. Cependant, certains facteurs peuvent accélérer ce processus ou augmenter le risque de subir une hernie discale.
Facteurs de risque associés :
- Âge : Le risque de développer une hernie discale augmente avec l’âge, particulièrement chez les personnes de 30 à 50 ans, période durant laquelle les disques commencent à perdre leur hydratation naturelle.
- Activités physiques : Les emplois ou les activités exigeant des mouvements répétitifs, des soulèvements de charges lourdes, des torsions ou des flexions peuvent mettre une pression excessive sur la colonne vertébrale, favorisant l’apparition d’une hernie discale.
- Habitudes de vie : Le tabagisme, l’obésité et un mode de vie sédentaire peuvent également contribuer à la dégradation des disques intervertébraux et augmenter le risque de hernie discale.
- Génétique : Dans certains cas, une prédisposition génétique peut jouer un rôle dans la susceptibilité à développer une hernie discale.
Symptômes et signes d’alerte de la hernie discale
La hernie discale se manifeste par une gamme variée de symptômes, dont l’intensité et la nature peuvent varier considérablement d’une personne à l’autre. La reconnaissance précoce de ces signes est cruciale pour une prise en charge efficace et pour éviter l’aggravation de la condition.
1 – Douleur irradiante
Ce symptôme, souvent décrit comme une douleur lancinante ou brûlante, est typiquement unilatéral, c’est-à-dire qu’il affecte un seul côté du corps. Dans le cas d’une hernie discale lombaire, la douleur peut débuter dans le bas du dos et se propager vers le bas, atteignant les fesses, l’arrière de la cuisse, et parfois s’étendant jusqu’au pied et aux orteils. Cette douleur est généralement exacerbée par des mouvements tels que la toux, l’éternuement, ou le fait de se pencher, et peut être soulagée par le repos ou certaines positions. Pour une hernie discale cervicale, la douleur peut irradier du cou vers les épaules, le bras, et même jusqu’aux doigts, souvent aggravée par des mouvements spécifiques de la tête ou du cou.
2 – Engourdissement ou picotements
Les personnes atteintes d’une hernie discale peuvent ressentir des sensations anormales telles que des picotements, des fourmillements, ou un engourdissement dans la zone affectée. Ces sensations sont dues à la compression ou à l’irritation des nerfs et peuvent varier en intensité.
3 – Faiblesse musculaire
La compression d’un nerf par une hernie discale peut entraîner une faiblesse dans les muscles que ce nerf innervé. Cette faiblesse peut se manifester par une difficulté à effectuer certaines actions, comme monter des escaliers, se lever d’une position assise, ou tenir des objets. Dans certains cas, cette faiblesse peut conduire à une diminution de la capacité à contrôler les mouvements, affectant significativement la qualité de vie du patient.
Diagnostic de la hernie discale
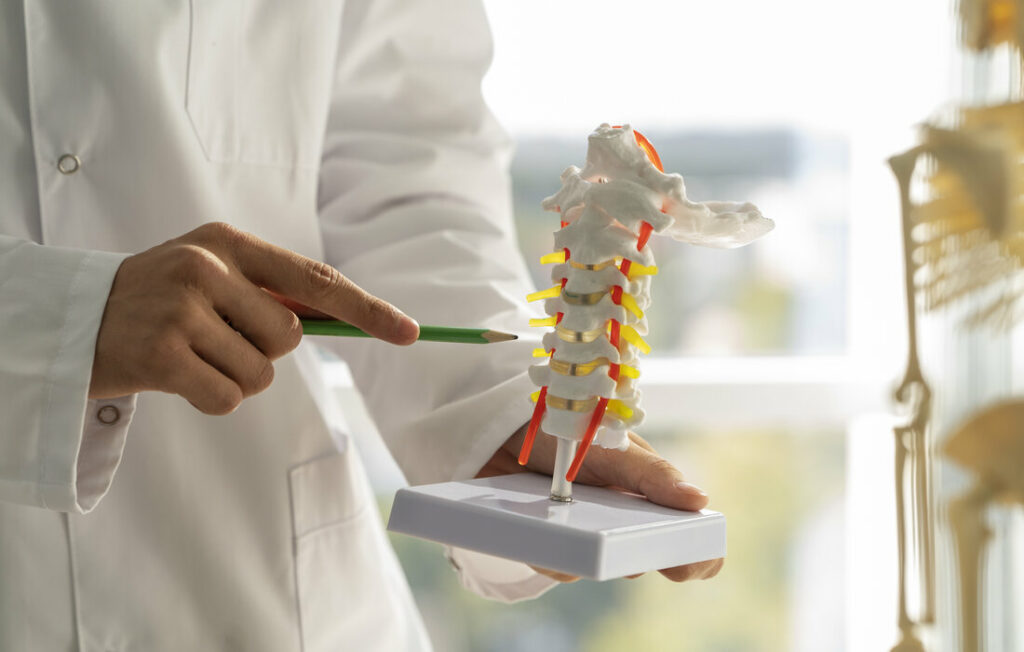
Le diagnostic précis d’une hernie discale est une étape cruciale pour déterminer le traitement le plus approprié et pour prévenir l’aggravation des symptômes. Ce processus débute généralement par une évaluation clinique détaillée, suivie de tests diagnostiques spécifiques.
Évaluation clinique
L’évaluation initiale par un professionnel de la santé comprend un historique médical complet et un examen physique. Le médecin s’intéressera particulièrement à la nature de la douleur, à sa localisation, et à tout symptôme associé tel que l’engourdissement, les picotements, ou la faiblesse musculaire. L’examen physique peut inclure des tests de mobilité pour identifier les mouvements qui aggravent ou soulagent la douleur, ainsi que des tests de réflexes, de force musculaire, et de sensibilité pour évaluer l’impact de la hernie discale sur la fonction nerveuse.
Tests diagnostiques
Selon les constatations de l’évaluation clinique, le médecin peut recommander un ou plusieurs des tests suivants pour confirmer la présence d’une hernie discale et pour en déterminer la localisation précise :
- Imagerie par résonance magnétique (IRM) : L’IRM est souvent le test de choix pour visualiser les hernies discales. Elle offre des images détaillées des disques intervertébraux et des nerfs, permettant de détecter les anomalies et d’identifier la hernie responsable des symptômes.
- Tomodensitométrie (TDM ou scanner) : Bien que moins utilisée que l’IRM pour les hernies discales, la TDM peut être recommandée dans certains cas pour obtenir des images précises de la structure osseuse de la colonne vertébrale.
- Électromyographie (EMG) : L’EMG peut être utilisé pour évaluer les dommages aux nerfs causés par la hernie discale. Ce test mesure l’activité électrique des muscles, ce qui peut aider à déterminer si un nerf spécifique est comprimé.
Traitement pour la hernie discale

Une fois le diagnostic de hernie discale établi, une palette de traitements s’offre aux patients, allant des approches conservatrices aux interventions chirurgicales, en fonction de la gravité des symptômes et de la réponse aux traitements initiaux. L’objectif principal est de soulager la douleur, de réduire l’inflammation et de favoriser la guérison, tout en maintenant la qualité de vie du patient.
Traitements non chirurgicaux
La majorité des patients atteints d’une hernie discale peuvent bénéficier de traitements non chirurgicaux qui s’avèrent efficaces pour soulager les symptômes.
- Repos modéré : Un court repos au lit peut être conseillé pour diminuer la douleur aiguë, mais il est important de reprendre les activités graduellement pour éviter l’affaiblissement des muscles.
- Médicaments : Les anti-inflammatoires non stéroïdiens (AINS), les analgésiques et, dans certains cas, les relaxants musculaires ou les corticoïdes oraux peuvent être prescrits pour réduire la douleur et l’inflammation.
- Physiothérapie : Un programme de rééducation personnalisé peut aider à renforcer les muscles du dos et du tronc, améliorer la flexibilité et la posture, et soulager la pression sur le disque hernié.
- Injections épidurales de corticoïdes : Ces injections peuvent être proposées pour réduire l’inflammation autour du nerf affecté et soulager la douleur.
Traitements chirurgicaux
La chirurgie peut être envisagée lorsque les symptômes ne s’améliorent pas avec les traitements conservateurs ou en cas de symptômes sévères affectant la qualité de vie du patient.
- Discectomie : Cette intervention consiste à retirer la partie du disque qui exerce une pression sur le nerf spinal.
- Laminectomie : Elle implique la suppression d’une partie de l’os ou du ligament augmentant la pression sur le nerf affecté.
- Fusion vertébrale : Dans certains cas, il peut être nécessaire de fusionner deux vertèbres adjacentes pour stabiliser la colonne vertébrale.
Prévention et conseils pour la gestion de la douleur de la hernie discale
La prévention de la hernie discale repose sur un mode de vie sain : maintenir un poids idéal, pratiquer des exercices qui renforcent le dos, adopter de bonnes postures et techniques de soulèvement, et gérer le stress. Ces habitudes contribuent à réduire la pression sur la colonne vertébrale et à prévenir les tensions musculaires, jouant un rôle clé dans la minimisation du risque de hernie discale.
Récupération et réhabilitation
La récupération et la réhabilitation après un traitement pour hernie discale sont des phases cruciales qui nécessitent un engagement actif du patient pour garantir le succès à long terme. Après une intervention chirurgicale ou le début d’un traitement conservateur, un programme personnalisé de réhabilitation, souvent supervisé par un physiothérapeute, est essentiel. Ce programme vise à restaurer la force, la flexibilité et l’endurance des muscles du dos et du tronc, tout en enseignant des stratégies de prévention pour éviter les récidives.
Les exercices progressifs, adaptés aux capacités et à l’évolution de chaque patient, jouent un rôle déterminant dans le retour à une vie active et la réduction des risques de futures blessures. La patience et la persévérance sont indispensables, car la récupération complète peut prendre du temps. Un suivi régulier avec le professionnel de santé permet d’ajuster le programme de réhabilitation au besoin et d’assurer que le patient reste sur la voie de la guérison.
Prendre Consultation à La Hulpe pour les Hernies Discales
Notre service de Neurologie est dédié à offrir une prise en charge de qualité supérieure pour les individus souffrant d’hernies discales et de ses complications neurologiques. Prenez rendez-vous dès aujourd’hui pour débuter votre parcours vers un soulagement et une meilleure qualité de vie.







